- 2023-09-05 17:45
- 作者:DataMap
- 来源:DRG变量
美国迷惑人的存量改革
美国的DRG改革,当年是为了解决医疗费用的过度增长而设计的,而改革之年,正好属于美国经济1970-80年代高通胀危机。据统计,1969-1982年,美国陷入高通胀危机,CPI通胀率普遍高于5%,最高曾达到14.8%。美国CPI同比增速自1968年开始便以3%以上的速度较快上升,1969年3月CPI同比破5%,从此开始了长达13年的“高通胀”时代。在1969-1982年里,美国CPI同比增速走势出现三轮波峰,峰值分别在1970年1月(6.2%)、1974年12月(12.3%)和1980年3月(14.8%)。1982年2月CPI同比回落至5%以下。
在这样的年代生活,每天被高涨的物价所刺激,人对未来的预期大多会是悲观的。
据蔡立明博士在《中国医院院长》上分享,美国老年医疗保险(Medicare)在1965年成立,为残疾人(占Medicare总人数约20%)和65岁以上老年人(占Medicare总人数约80%)提供全民医疗保险,由美国医疗保险和医疗救助服务中心(CMS)负责监管。1983年前,由于采用实报实销方式向医院按成本支付医疗费用,导致医疗费用急剧上涨。从1967年到1983年,Medicare的住院费用从34亿美元攀升至约400亿美元,年均增长率为17%。当时预计,如果现状持续,1990年美国卫生服务支出将达到3550亿元(54%由联邦政府负担),美国医疗保险基金可能在1998年全部耗尽。
为避免出现Medicare无法支付住院病人费用的窘境,美国国会在1984年实施了一个全新的前瞻性支付制度—Diagnosis Related Groups(DRGs),希望藉此来控制住院费用的快速增长。
如果美国没有1970-80年代高通胀危机,或许我们就没有机会见到今天的DRG。
可以说DRG是经济危机下的一个蛋。因为经济危机,实行DRG,也因为经济刚刚走出危机,给DRG改革注入了更多能量,才能保证这是一场增量改革。美国的DRG,正好下在经济危机的边缘,正好踩在经济再次腾飞的入口,这或许是我们过去不曾有过的视角。
据蔡立明博士在《中国医院院长》上分享,DRG的实施有效地控制了Medicare住院费用的快速增长,据估计在1984-1990年间,Medicare住院费用累计减少了20%左右。以此为契机,Medicare在随后的20多年间陆续在不同医疗服务领域分别实施了不同的前瞻性支付体系(作者备注,比如APG等等),在控制医疗费用方面取得了不少经验和成绩。
所以美国的DRG改革,我们可以说是在存量改革背景下,逐步执行的增量改革,当美国的经济在1984年走出滞胀的泥潭之后,DRG的改革注定了不会是一场艰难的战役,虽然悲观的预期不会很快转变,但是经济发展带来的是实实在在的心安。
DRG改革要想能够胜利,主要的核心问题不是医保本身,根源在于经济,要能提供做增量改革的经济支持,要做增量改革,释放活力;反之如果经济衰落,做的是存量改革,这场改革的漏洞将会被放大无数倍,本就不太宽敞的房子里要来一次外科手术,那么结果很可能是产生一个处处漏风的陋室。
我国增量改革的困境
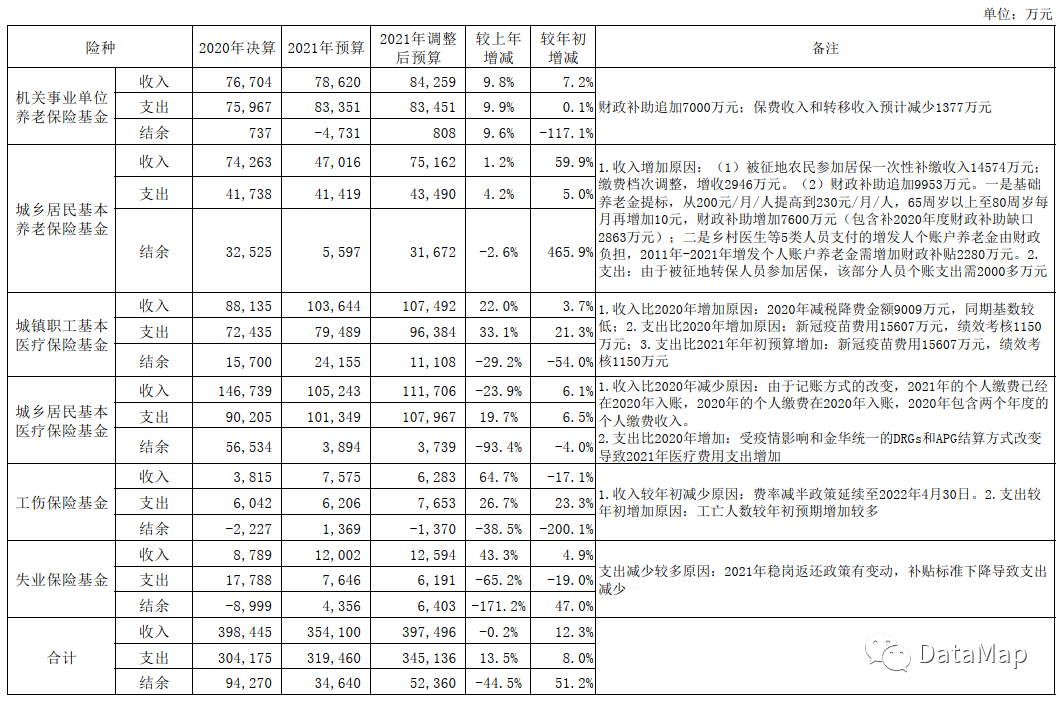
在一份浙江省东阳市《关于2021年财政预算调整方案和新增地方政府债务限额的报告》中,我们看到这样一段话,2021年城乡居民基本医疗保险基金收入增长的两个主要原因是个人缴费标准提高、医院专项检查,支出增长的主要原因是DRG改革、疫情影响。同时还因为APG改革带来了支出的减少。
城镇职工医保的结余要远远好于居民医保,而城乡居民医保收入要增加,地方上,目前只有两个办法,1.提高单价,也就是缴费金额,这会一定程度上增加居民的负担,未来会有不少居民因为保费上涨而断缴;2.罚款,也就是检查医院的违法违规收费,进行处罚,这会增加医疗机构的负担,这样的负担会传导到医生、护士,最终受影响还是居民。除此之外,要想通过扩大基数来提高医保收入,显然已经是不可能的了,因为我们迎来了人口的负增长,迎来了提前到来的老龄化,人口红利已经远去。
而这个时候,因为DRG改革,医保支出如果不做增量,那么改革的难度可想而知,一方面还是因为人口的老龄化,一方面因为改革初期,需要过度改革,各项投入会剧增,同时也为了让改革顺利推进,鼓励或者奖励先进代表,增加支出是必然的。
文件是2021年的,我们当年的经济较2023年,应该是要显著好的。那么到了2023年,我们是否还能维持这样的局面呢?
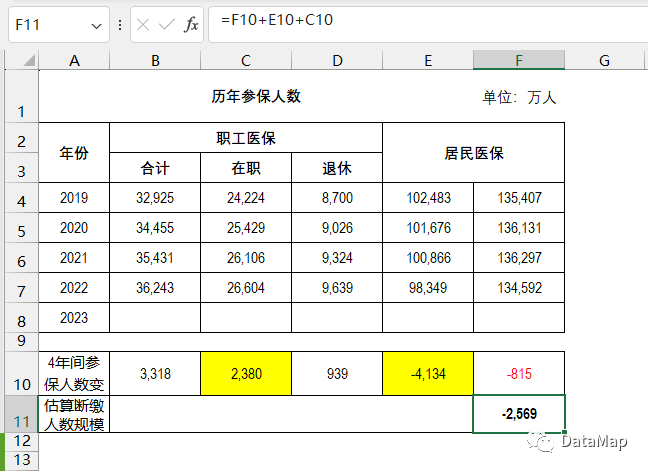
我们通过阅读国家医保局连续4年的《全国医疗保障事业发展统计公报》发现,2019年,参加全国城乡居民基本医疗保险(以下简称居民医保)102,483万人,2020年,参加居民医保101,676万人,2021年,参加居民医保100,866万人,2022年,参加居民医保98,349万人。分析这些数据,然后结合城镇职工医保的历年参保人数、在职职工的历年参保人数、全国历年的总参保人数,我们可以粗略模拟估计一下,4年断缴医保人数预计在2,569万人,这还没有测算人口的年龄结构、死亡人口的影响,仅作参考。
以上计算公式为,总参保人数减少额+居民医保参保人数减少额+在职职工参保人数增加额。
美国当年做DRG改革,一定是基于对未来预期的悲观判断,但是美国基于强大的美元金融体系、科技创新革命,经济很快迎来了再次起飞。也就是说,美国的改革,初期是决绝的,计划要孤注一掷的,但是好在他们有后手,后手就是强大的经济实力。
我们的DRG改革,面对的局面,和美国当年类似,都是旧的模式不可持续,但是我们的局面比美国更加复杂,因为我们还叠加着人口的负增长、老龄化、中美的贸易摩擦、美国的科技封锁等一系列负面消息。我们接下来是否还有后手,是否可以通过这些后手尽快摆脱经济的不利影响,早日回到经济发展的正规呢?
我们期待着这样的后手出现,或许不出手,不出动有形的手,相信市场的力量,不折腾,才是最好的后手,留给我们的时间不多啦。
医保改革的最佳支撑还是经济
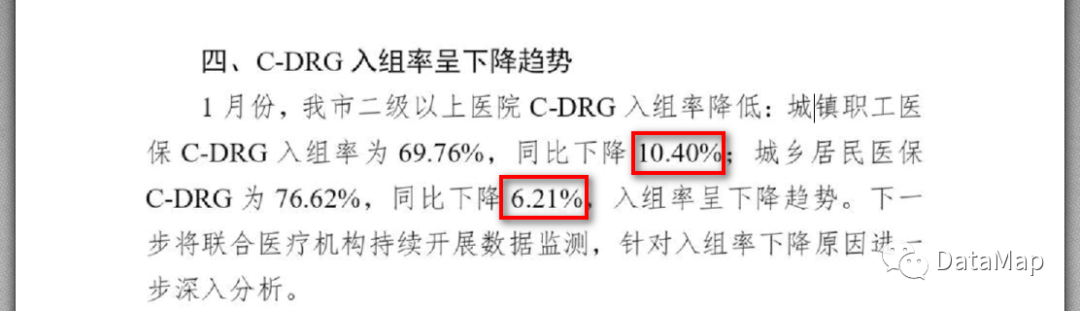
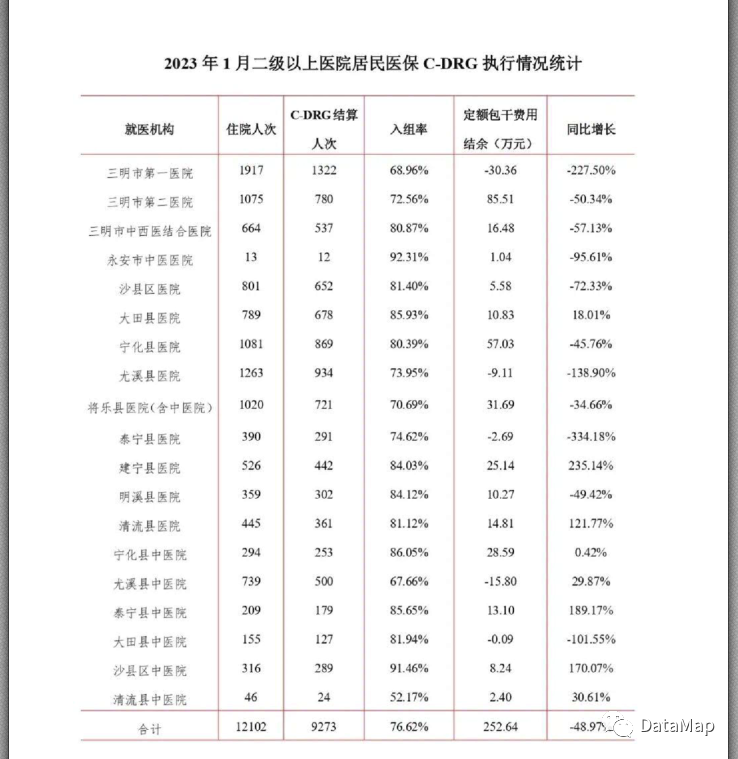
三明市医疗保障基金中心于2023年2月发布的《三明市基本医疗保障参保与基金运行情况分析(2023年1月)》报告中,提到了一个非常关键的内容,在2023年1月份,三明市二级以上医院C-DRG入组率降低,其中城镇职工医保C-DRG入组率为69.76%,同比降低10.4%,城乡居民医保C-DRG入组率为76.62%,同比降低6.21%
为什么会出现这样的问题呢?这份报告中没有揭晓答案。这是三明市的DRG运行中出现了问题,还是C-DRG本身存在的问题?
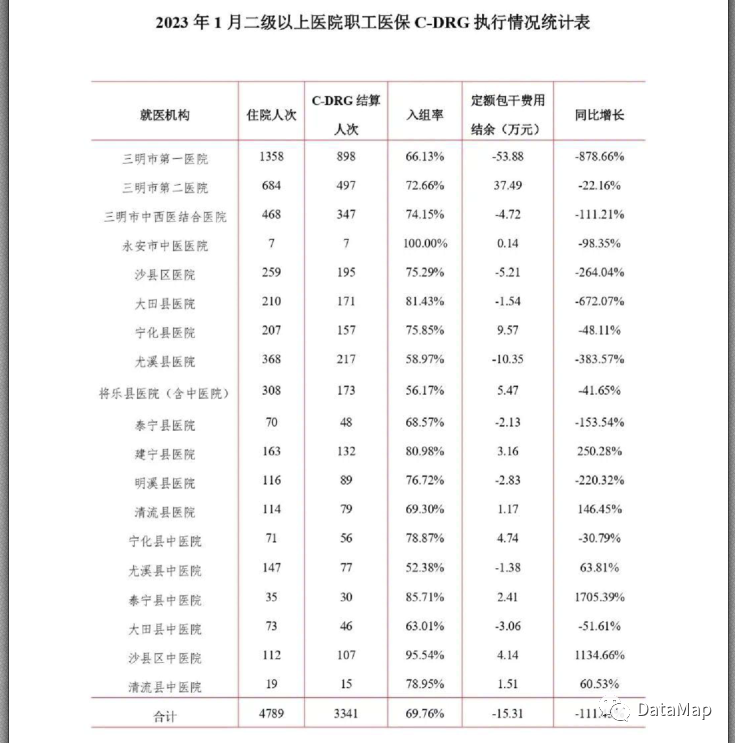
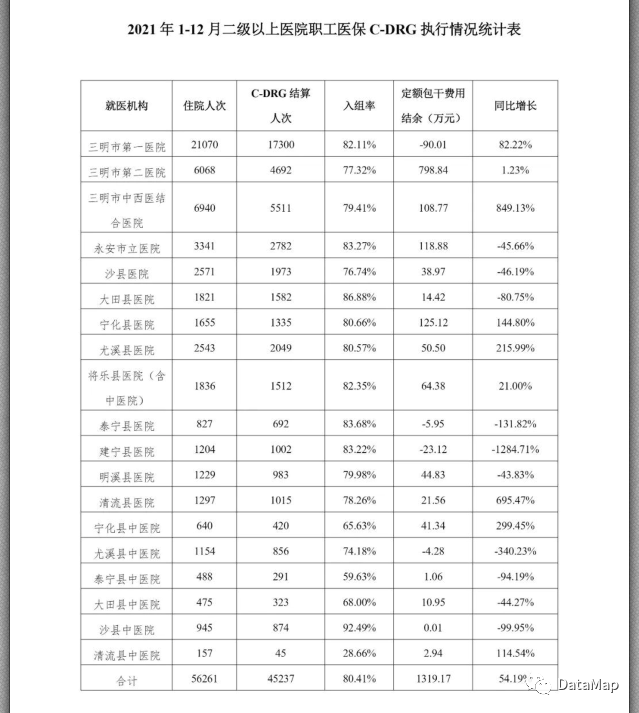
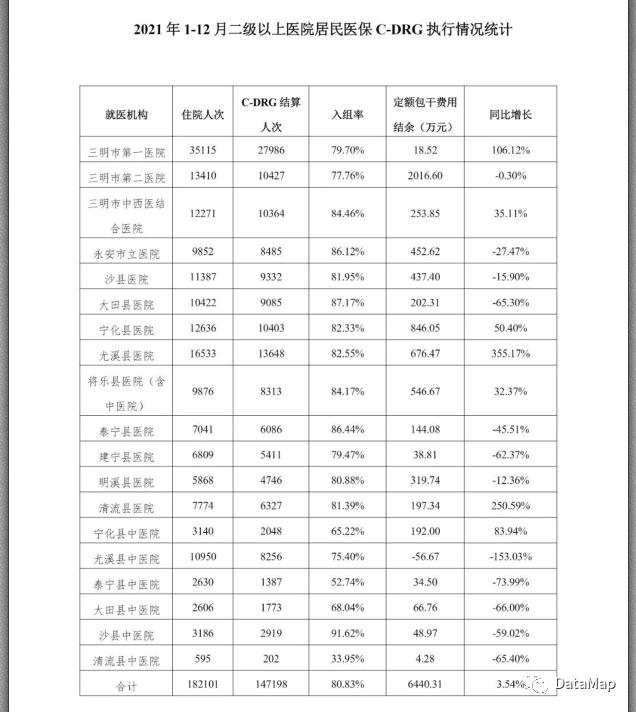
我们查看三明市医疗保障基金中心于2022年5月发布的《三明市基本医疗保障参保与基金运行情况分析(2021年1-12月)》报告中,在2021年1-12月份,三明市二级以上医院,城镇职工医保C-DRG入组率为80.41%,城乡居民医保C-DRG入组率为80.83%,比2023年1月份显著是好的,但是距离DRG入组率的要求来说,也不够好。
在2021年的这份报告中,给出了结论,中医院的中医治疗、康复理疗项目不纳入C-DRG结算导致的。
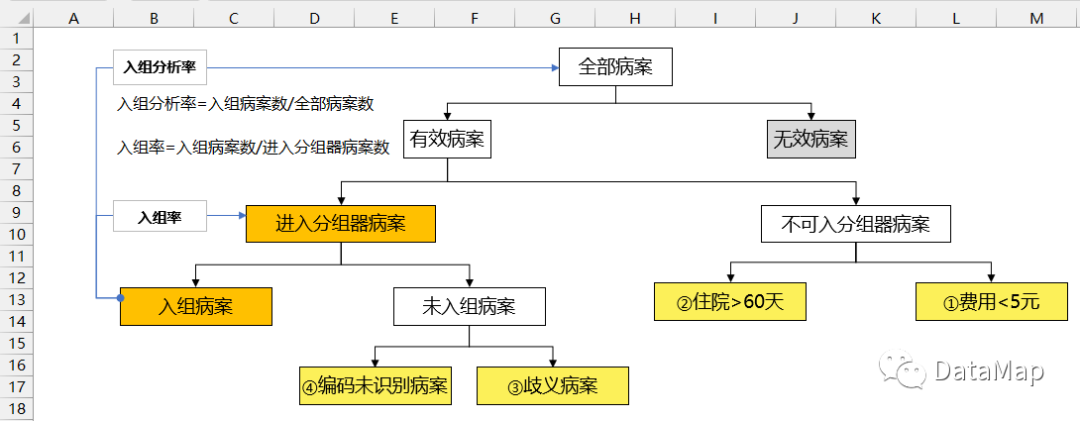
关于入组率,笔者曾经画过一幅图,这个适合解释CHS-DRG的地区,对于C-DRG可能不适用。但是三明地区执行的C-DRG,为何会在当地已经执行DRG改革6年之后,入组率依然如此之低?
这不由得让我们再次思考改革的核心问题,做增量改革,需要经济支撑。财散聚人心,永远不要考验人性。