- 2017-12-11 11:22
- 作者:王宇
- 来源:健康点healthpoint
12月8日,今年5月履新的北京市卫计委主任雷海潮,在中国卫生经济学会年会上通报了北京医改实施8个月以来的成效。
8个月前,时任北京市卫计委主任的方来英在3月22日与北京市发改委、人社局联合举办的发布会上宣布,以取消公立医院药品加成为主要内容的“医药分开”改革将在北京全面推开。4月8日,北京正式开启“医药分开”综合改革。
取消药品加成是全国几百个医改试点城市从2011年就开始探索的改革举措。为了捋顺公立医院补偿机制,按照全国医改时间表,2017年全国所有公立医院都要取消药品加成,以便“腾龙换鸟”提升医疗服务价格。因此,北京市取消药品加成完全在政策预期之内。
真正让人眼前一亮的是北京首创的、替代了挂号费和诊疗费的“医事服务费”。小小一张表格,试图直接借助医保报销杠杆和强烈的医疗服务价格分级信号,将分级诊疗和取消药品加成后必须完成的医疗服务价格调整合二为一。
“与改革前相比,北京三级医院平均住院日缩短了1天。”这是雷海潮在12月8日的通报中扔出的重磅数据。在通报数据后,他忍不住感叹:“平均住院日缩短1天,在北京是什么概念?大概相当于过去5到7年才能够取得的成效。”
看到北京“医药分开”综合改革的成果,一些较早探路医疗服务价格调整和分级诊疗,但仍受困于此的医改试点地,恐怕要暗自慨叹自己“起了个大早,赶了个晚集。”
北京分级诊疗成绩单
“今年4月份启动医药分开综合改革以来,扭转了近20年来社区卫生服务诊疗工作量在构成比上一直呈下降的局面。”雷海潮说。
结合12月8日的通报上下文来看,这里的诊疗工作量即为门急诊量。雷海潮公布的数据显示,8个月来,北京三级医院门急诊量下降了12%,二级医院降了3%左右,一级医院和社区服务中心上升了15%到16%。
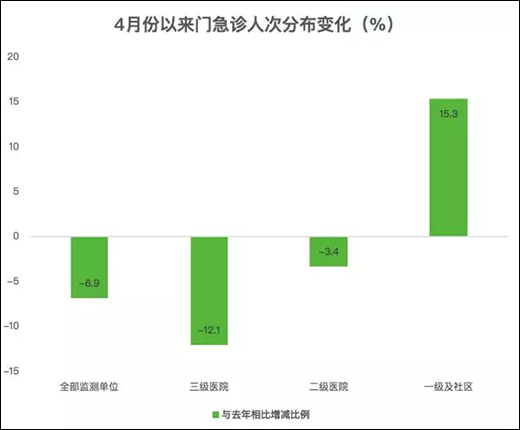
其中,东城、西城、海淀、朝阳等北京核心城区一级医院和社区服务中心门急诊量上升了20%到25%。
而按照月度分析,三级医院的门急诊量每个月都呈下降10%到12%趋势,且这下降趋势至今仍在保持。
“随着改革的深入,社区和基层诊疗工作量的上升会更加稳定明显。”雷海潮说。
更值得注意的是北京三级医院平均住院的变化。
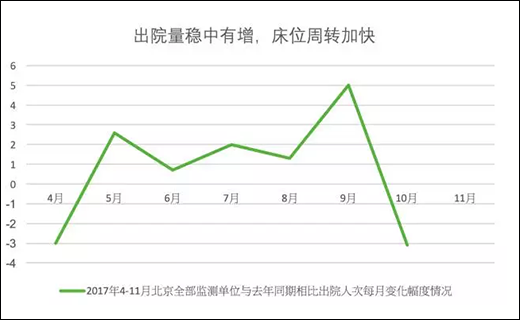
“现在北京三级医院的平均住院日稳定在7天到7.5天的水平。”雷海潮说。
改革之前,北京的三级医院的平均住院日为8.6天。改革第一周后,就下降到7.9天,第二周进一步下降到7.5天,第三周下降到6.9天。据雷海潮介绍,改革后的平均住院日有一周曾下降到6.1天。
“平均住院日缩短1天,在北京是什么概念?大概相当于过去5到7年才能够取得的成效。”雷海潮感叹。
他视平均住院日下降为北京住院服务效率的提高。而之所以会出现这样的结果,是因为在三级医院门急诊量减少的情况下,加快床位周转才能在财务平衡上有更好的表现。
除了强调在不同层级医疗机构之间分级诊疗,北京还特别强调在医院内部形成分级诊疗的就医秩序。
从医疗机构内部来看,北京副主任医师以上的门急诊量下降了12%,其中副主任医师下降8.6%,主任医师下降了23%。
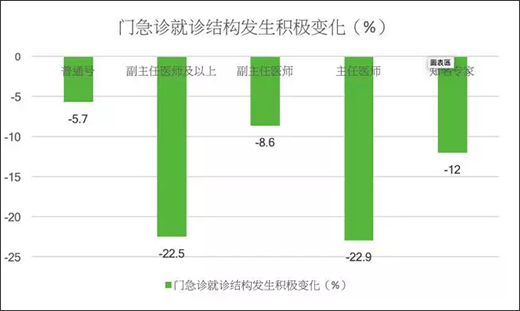
“主任医师的专家号比以前更容易得到,患者在副主任医师和主任医师那里能够有更多诊疗和沟通交流时间。”雷海潮强调,一定的医患沟通交流时间是医疗质量安全和良好医患关系的前提。
费用下降,患者满意度上升
与北京分级诊疗成效相对应的,是北京医药费用控制成效。
“从4月份改革以来,北京地区医药费用的总增幅是近20年以来的最低。”据雷海潮介绍,参加改革的医疗机构,今年以来的费用增幅不到3%。
其中,三级医院的费用增幅为1.6%,二级医院为2%,增长最多的是社区服务中心和一级医院。
“但社区服务中心和一级医院费用的增加,主要是由于病种变化和服务量增加带来的。”雷海潮说。
雷海潮还公布了国家统计局北京调查总队和北京市统计局对北京的二三级医院、社区卫生服务中心所做的患者调查。
雷海潮称,从患者调查反馈来看,在二三级医院,患者对分级诊疗的支持度达到了82%。对于包括医事服务费在内的医疗服务价格调整,支持率达到84%。在二三医院就医的整体满意度达到了90%。
此外,对100个社区卫生服务中心调查的结果显示,患者对包括分级诊疗在内的改革整体支持率超过90%,在社区卫生服务中心就诊的满意度达到99.6%。
“这是历史上患者评价最高的一次调查结果。从这个角度来说,分级诊疗、医药分开综合改革得到了患者的支持和参与。”雷海潮说。
分级诊疗的北京路径
与其他地方一样,北京的分级诊疗也是借助医联体建设等多种方式,提升基层能力。
健康点记者了解到,北京的医联体建设从2013年开始启动,在时间上领先全国。57个医联体覆盖北京16区,每个医联体都是在北京各行政区内规划设置,医联体不是自由联合,而是由区政府出面统一规划。
除了组建医联体,北京还试图通过医生多点执业帮助基层提升“软件”能力。雷海潮介绍,从2011年起,北京已有接近15000名医生注册了多点执业。
在提升基层能力的同时,北京通过优化诊疗流程、完善药物配备、允许长处方等方式提升基层对患者的吸引力。
健康点了解到,北京地区有330多家社区服务中心,目前已有218所实行先诊疗后结算。
而对于糖尿病、高血压等四类慢性病,北京将其使用的105种慢病药品全部配送到基层。
“实际上我们已经打通了一二三级医疗机构医保报销的品种目录。”雷海潮说,由于基层医疗机构药房面积有限,为防止缺药少药,北京建立了缺药登记制度。如果患者到社区就诊时没有相应药品,登记后,一般能够在48到72小时配送到家。
在家庭医生签约方面,目前北京有3400多个家庭医生团队,6700多名家庭医生。雷海潮公布的数据显示,目前北京的家庭医生签约服务率接近40%,老年人和慢病重点人群签约服务率已经超过90%。
与上述铺陈已久的长效机制相比,医事服务费显然是借综合医改“东风”新祭出的利器。
北京究竟从什么时候开始谋划医事服务费方案目前不得而知。但这个思路的萌芽有迹可循。
早几年前,北京取消了“点名的专家门诊”挂号方式。这也就意味着患者挂号只能选职称等级,而不能点名。
此外,北京将中华医学会及其他在国内较知名的专科医生组成知名专家团队。一个团队中有一名首席专家,配备7到8名不同层级的医师,如果患者选择专家团队挂号,第一接诊人就是高年资的住院医师或主治大夫,如果他解决不了问题,再转上级医师。
雷海潮表示,这样才能使专家有精力诊断那些更有临床诊疗和研究价值的患者。
医事服务费的设置就继承了这种分级思路。雷海潮表示,医事服务费释放了4个分级信号。
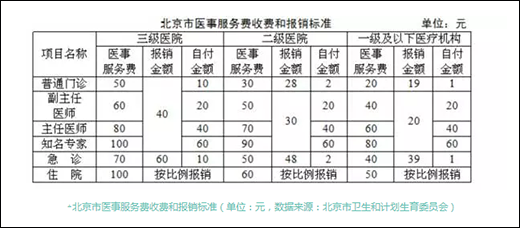
北京市医事服务费收费和报销标准(单位:元,数据来源:北京市卫生和计划生育委员会)
首先是定价信号。医事服务费在一二三级医疗机构的收费水平不一样,三级医院50元,二级医院30元,一级医院和社区20元。
其次是医保报销信号。经过报销以后,患者个人支付的医事服务费,在三级医院是10元,二级医院是2元,一级医院和社区是1元。医保引导患者到基层医疗机构服务。
第三是不同职称级别的医事服务费的差别。随着医师职称的提高,费用逐步增加。这种设计是试图告诉公众,要慎重利用副主任医师和主任医师的临床服务。
相应的第四个信号即是同一医疗机构级别内,不管患者选择哪一级的医师,医疗保险的支付标准恒定。这就引导患者更多选择普通门诊,而不是不管病情,盲目涌向副主任医师和主任医师。
雷海潮表示,北京在2012年改革试点时,三级医院医事服务费个人只需负担2元,如果完全沿用那套方案,是不可能出现今年改革之后的分级诊疗局面和效果的。
“我们着重在改革过程中,推动三医联动。”雷海潮表示,北京的医药分开是真正几个部门共同联动,联手推进的。



